Sources of Error in Interventional Radiology: How, Why, and When
Sebastian Mafeld, George Oreopoulos, E L S Musing, Tze Chan, Arash Jaberi, Dheeraj Rajan
Can Assoc Radiol J. 2020 Nov;71(4):518-527. doi: 10.1177/0846537119899226. Epub 2020 Mar 4
Negli Stati Uniti, si ipotizza che oltre 210.000-400.000 decessi possano essere associati a danni prevenibili negli ospedali, il che renderebbe gli errori medici la terza causa di mortalità. In realtà, la morte legata ad errore prevenibile è probabilmente inferiore, tuttavia, meno attenzione è stata prestata a queste stime.
Vengono definiti diversi tipi di errore medico: errore commissivo, omissivo, comunicativo e diagnostico. Le cause di questi errori nella radiologia interventistica includono un quadro clinico incompleto / impreciso poiché l’IR è una specialità basata sulla consultazione, il malfunzionamento delle apparecchiature e della tecnologia, il trattamento dei pazienti più complessi dell’ospedale (che stanno peggio), i problemi di un approccio minimamente invasivo per la risoluzione delle complicanze e il lascito involontario di corpi estranei. Secondo Dagli et al, dopo aver analizzato 46660 trattamenti ed un totale di 111 eventi avversi potenzialmente prevenibili, i 3 principali eventi avversi prevenibili sono: dispositivi mal posizionati o mal fissati, uso improprio o malfunzionamento del dispositivo e lesioni agli organi adiacenti. Per quanto riguarda il contenzioso, un recente studio degli Stati Uniti ha analizzato 1312 casi di malpractice di cui 184 soddisfacevano i criteri per l’inclusione nello studio. La lesione vascolare durante l’angiografia o le procedure interventistiche è la complicanza più comune che si traduce in contenzioso (58,9%). La seconda causa più comune era il posizionamento errato dei filtri della vena cava inferiore.
Ci sono molti fattori sistematici e individuali che portano a errori medici. Pertanto, quando si considera l’errore in IR, un’analisi della causa principale deve tenere conto dell’operatore, del paziente, del team e dell’ambiente. Si raccomanda l’uso di sistemi di classificazione degli errori, come quelli creati dalla Società di Radiologia Interventistica (SIR) e dalla Cardiovascular and Interventional Radiological Society of Europe (CIRSE).

Long-Term Outcomes of Endovascular Interventions in More than 500 patients with Budd-Chiari Syndrome
Naren Hemachandran, Shalimar, Subrat Acharya, Saurabh Kedia, Deepak Gunjan, Anoop Saraya, Raju Sharma, Shivanand Gamanagatti
J Vasc Interv Radiol. 2020 Nov 17;S1051-0443(20)30763-6. doi: 10.1016/j.jvir.2020.08.035.
La sindrome di Budd-Chiari (BCS) è un’ostruzione al flusso venoso epatico per la quale l’IR gioca un ruolo fondamentale nel ripristino del flusso. Questo studio retrospettivo a singolo centro ha valutato l’outcome clinico di 510 pazienti sottoposti a trattamenti di radiologia interventistica per BCS per un periodo di 19 anni.
Le procedure endovascolari analizzate sono state la ricanalizzazione (angioplastica e / o stent) o creazione di shunt portosistemico intraepatico (TIPS) nell’occlusione della vena cava inferiore sopraepatica (IVC) e / o della vena epatica (HV). I pazienti sono stati selezionati attraverso un database elettronico da gennaio 2001 a dicembre 2019. Da notare che per la creazione di TIPS, è stata utilizzata una tecnica modificata con 2 stent sovrapposti (1 scoperto e 1 coperto) perché non era disponibile uno stent TIPS dedicato. La durata media del follow-up è stata di 40,6 mesi ± 41,9 (mediana, 28,7 mesi; intervallo, 0,5-231 mesi).
Il successo tecnico complessivo è stato elevato (96%) con il 2,8% di eventi avversi maggiori. Dopo 1 mese, è stata osservata una risposta completa in 383 pazienti (84,7%), una risposta parziale in 54 pazienti (12%) e nessuna risposta in 15 pazienti (3,3%). C’è stato un tasso di restenosi del 19% dopo un intervento endovascolare iniziale di successo, di cui l’86% è stato trattato con successo. Le probabilità di sopravvivenza a 1 anno e 5 anni nei gruppi ricanalizzazione e TIPS erano rispettivamente del 96% e dell’89% e del 90% e 76%.
I limiti dello studio includono la mancanza di randomizzazione a causa della struttura retrospettiva, la mancanza di misurazioni del gradiente di pressione prima e dopo gli interventi endovascolari e i pazienti persi al follow-up. Nel complesso, evidenzia la sicurezza e l’efficacia dell’intervento endovascolare per la gestione della BCS.
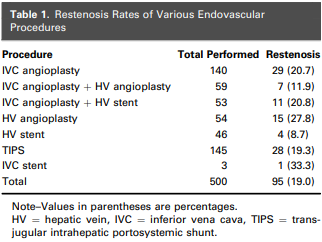
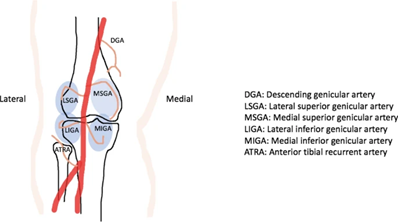
Genicular Artery Embolization for Osteoarthritis Related Knee Pain: A Systematic Review and Qualitative Analysis of Clinical Outcomes
Leigh C Casadaban, Jacob C Mandell, Yan Epelboym
Cardiovasc Intervent Radiol. 2021 Jan;44(1):1-9. doi: 10.1007/s00270-020-02687-z. Epub 2020 Nov 1.
L’osteoartrite sintomatica (OA) del ginocchio è una delle principali cause di disabilità. Uno dei potenziali trattamenti per alleviare la sintomatologia è l’embolizzazione dell’arteria genicolare (GAE). L’ipotesi alla base del trattamento è che l’embolizzazione dei vasi angiograficamente iperemici del ginocchio colpito possa ridurre il trasporto di mediatori proinfiammatori e catabolici e diminuire la stimolazione dei nervi della sensibilità.
Questo studio è una revisione sistematica di tre studi di coorte, senza gruppi di controllo, pubblicati tra il 2017 e il 2019 da tre paesi. I risultati sono stati misurati utilizzando la scala visiva analogica (VAS) e Western Ontario and McMaster Universities Osteoarthritis Index (WOMAC). Il punteggio VAS è un punteggio di 10 o 100 punti in millimetri (10 cm) e il punteggio WOMAC è un questionario auto-somministrato con 24 elementi in tre sottosezioni (dolore, rigidità e funzione fisica) comunemente usati per l’artrosi dell’anca e del ginocchio. Sono state sottoposte a embolizzazione con imipenem / cilastatina sodica (85%) o embozene (15%) 186 ginocchia in 133 pazienti con OA da lieve a moderata (94%) o grave (6%). In media, sono stati trattati 2-3 vasi per ginocchio. Il successo tecnico è stato del 100%. La VAS media è migliorata rispetto a quella iniziale a 1 giorno, 1 settimana, 1 mese, 3 mesi, 4 mesi, 6 mesi, 1 anno e 2 anni (66,5 iniziale vs 33,5, 32,7, 33,8, 28,9, 29,0, 22,3, 14,8 e 14.0, rispettivamente). I punteggi medi WOMAC sono migliorati rispetto a quella iniziale a 1, 3, 4, 6, 12 e 24 mesi (45,7 iniziale contro 24,0, 31,0, 14,8, 14,6, 8,2 e 6,2). I 12 casi di OA grave hanno mostrato inizialmente un miglioramento della VAS, tuttavia, non è stato duraturo. Ci sono stati pochissimi eventi avversi minori, i più comuni dei quali sono stati l’eritema nel sito di puntura (11%) ed ematoma (10%). GAE è quindi un trattamento promettente per il dolore correlato all’OA da lieve a moderato. Tuttavia, i dati limitati per l’OA grave suggeriscono una risposta non durevole nel tempo. Inoltre, il confronto tra i tre studi è stato impegnativo a causa, tra le varie discrepanze, delle definizioni variabili di successo clinico, Sono incoraggiati studi futuri, soprattutto con un gruppo di controllo per l’effetto placebo.
Trans-Arterial Embolization for Liver Hemangiomas: It’s a New Dawn; It’s a New Day; It’s a New Life?
Tiago Bilhim, Jafar Golzarian, Otto M van Delden
Cardiovasc Intervent Radiol. 2021 Jan;44(1):92-94. doi: 10.1007/s00270-020-02707-y. Epub 2020 Nov 17
Molti radiologi interventisti e chirurghi epatici ritengono che l’embolizzazione trans-arteriosa (TAE) non abbia alcun ruolo nel trattamento degli emangiomi epatici. Tuttavia, recentemente, due revisioni sistematiche e meta-analisi hanno aumentato la consapevolezza del potenziale ruolo della TAE per gli emangiomi epatici. Questi studi hanno esaminato i dati di 1284–1450 pazienti. Gli eventi avversi maggiori sono stati riportati in meno del 3% e gli eventi avversi minori nel 33% -37% dei casi. Entrambi hanno concluso che la TAE era efficace, riducendo le dimensioni degli emangiomi in circa il 90% dei pazienti trattati, con una riduzione del volume del 45% -80%. La completa risoluzione dei sintomi è stata riportata nel 7,4% dei casi, un parziale sollievo sintomatico nel 91,1% dei casi e sintomi persistenti o ricorrenti nell’1,5% dei casi.
Gli autori sottolineano che i radiologi interventisti non dovrebbero chiedersi se eseguire la TAE per gli emangiomi epatici, ma piuttosto come farlo. La meta-analisi più recente ha confrontato i risultati con diverse tecniche di embolizzazione. La tecnica tradizionale di TAE con particelle di alcol polivinilico (PVA), gelfoam e / o spirali ha indotto una riduzione delle dimensioni <1 cm, spesso insufficiente per il miglioramento sintomatico, con molti pazienti che hanno manifestato un aumento delle dimensioni e sintomi persistenti. Tuttavia, l’embolizzazione con lipiodol miscelato con bleomicina, pingyangmycin o etanolo ha dimostrato di indurre una riduzione delle dimensioni significativamente maggiore circa 4-5 cm.
Non tutti i pazienti rispondono alla TAE. Esistono altri trattamenti in IR come la scleroterapia percutanea o l’ablazione. Si consigliano ulteriori ricerche per definire il candidato ideale per una TAE di successo. Il cut-off di 10 cm è stato precedentemente proposto come massimo per consentire TAE di successo. Inoltre, dovrebbero essere eseguiti studi comparativi tra TAE e chirurgia con una rigorosa segnalazione a lungo termine del miglioramento sintomatico e riduzione delle dimensioni del tumore per avere una chiara prospettiva sul potenziale ruolo della TAE nella gestione invasiva dei pazienti con emangiomi epatici sintomatici.
Translated by: Eleonora Contrino and Roberto Cannella
References


